علت سردردهای میگرنی در دوران قاعدگی چیست؟

بیشتر افراد اولین حمله میگرن را بین سنین 25 تا 61 سالگی تجربه میکنند
چرا در دوران قاعدگی دچار میگرن میشوید؟
دردهای قاعدگی برای بعضی از خانمها و دختران جوان سخت و دشوار است. حال تصور کنید سردردهای میگرنی هم به دردهای شکمی، سرگیجه، حالت تهوع، افسردگی و بیحوصلگی ناشی از قاعدگی اضافه شود. درست همینجاست که بعضی از خانمها گله میکنند آقایان زندگی خیلی راحتتری دارند!
متاسفانه خیلی از خانمها با این نوع سردرد آشنایی ندارند و فکر میکنند به میگرن معمولی مبتلا هستند بنابراین به درمانهای رایج و قرصهای مسکن رومیآورند اما از آنها نتیجهای نمیگیرند در حالی که باید بدانند این سردردها بر اثر «نوسانات هورمونهای جنسی زنانه» اتفاق میافتد و شیوه درمانشان کمی متفاوت از میگرن عادی است. اگر شما هم با نزدیک شدن به قاعدگی دچار حملات شدید سردرد میشوید صحبتهای دکتر زنگیآبادی، فوق تخصص مغز و اعصاب (نوروافتالمولوژی/اپی لپتولوژی)، عضو هیات علمی دانشگاه را از دست ندهید.
میگرن؛ آزار دهنده اما بیخطر
سردرد میگرنی حدود 12 تا 15 درصد از جمعیت کل زمین را درگیر میکند و در زنان سهبرابر مردان اتفاق میافتد. بیشتر افراد اولین حمله میگرن را بین سنین 25 تا 61 سالگی تجربه میکنند. این سردرد معمولا با دردی مبهم شروع شده و به مرور به دردی با کیفیت خنجری و ضرباندار در ناحیه شقیقهها تبدیل میشود که گاهی با تهوع و استفراغ همراه است. حدود 15 تا 20درصد از بیماران میگرنی قبل از شروع سردردشان دچار علائمی میشوند که به آنها پیشدرآمد سردرد میگرنی یا «اورا» میگویند.
اورا میتواند به صورت تاثیر در بینایی (مثل دیدن جرقههای نور و فلاش زدن)، تغییرات بویایی (مثل استشمام بوی بد)، نوسانات حسی (مثل سوزنسوزن شدن انگشتان) و تغییراتی در حس چشایی باشد. این پدیده که بهطور معمول 20 تا 60 دقیقه طول میکشد درواقع نوعی اخطار برای شروع سردرد میگرنی است.
مقصر هورمونها هستند!
شیوع میگرن قبل از بلوغ در پسران بیشتر از دختران است اما بعد از شروع اولین قاعدگی بهطور واضحی در دختران افزایش پیدا میکند. این موضوع نشان میدهد ارتباط تنگاتنگی بین تغییرات هورمونی بهخصوص استروژن و سردردهای میگرنی وجود دارد. البته استعداد زنان برای سردرد میگرنی در مراحل مختلف زندگی متفاوت است. برای مثال در زمان منارک (شروع اولین قاعدگی)، شروع هر سیکل قاعدگی، مصرف قرصهای ضد بارداری، بارداری زودرس، دوران پس از زایمان، قبل از شروع یائسگی، بعد از یائسگی و دوران مصرف هورمونهای استروژن و پروژسترون شیوع این سردرد افزایش مییابد.
اولین حمله در سال اول قاعدگی
حدود یکسوم از خانمهای مبتلا به میگرن اولین حملات میگرنی خود را در سال اول بعد از شروع قاعدگی تجربه میکنند. سیکل قاعدگی نمایانگر تنظیم و تعادل عالی بین هورمونهای مغز، هیپوفیز، هیپوتالاموس و تخمدانهاست. همراه با افزایش سطح استروژن و پروژسترون، تخمکگذاری در روزهای میانی سیکل بین روزهای 11 تا 15 رخ میدهد. بعد از تخمکگذاری هم سطح هورمونی شروع به افزایش میکند و در آخر سیکل قبل از خونریزی قاعدگی، افت شدید هورمونها دیده میشود.
به نظر میرسد افت هورمونها خصوصا استروژن، مغز و عروق خونی را تحت تاثیر قرار داده و منجر به بروز سردرد میگرنی میشود. رحم نیز به تنهایی هورمونی به نام پروستاگلاندین ترشح میکند که باعث کرامپهای عضلانی قبل از عادت ماهانه، قاعدگی دردناک و سردرد میشود. البته قابل توجه است که هورمونهای زنانه تنها عامل سردرد نیستند بلکه هورمون سروتونین به عنوان عامل اولیه و تحریککننده تمامی سردردها شناخته شده است.
سردردهای میگرنی در چه روزی از ماه رخ میدهد؟
به عقیده بعضی از متخصصان، میگرن قاعدگی سردردی است که از نظر زمانی 2 روز قبل از قاعدگی و 3 روز بعد از شروع آن رخ میدهد. البته ممکن است میگرن قبل از قاعدگی هم پیش بیاید. میگرن قبل از قاعدگی معمولا با علائمی مانند دردهای مفصلی، آکنه، خستگی، افزایش اشتها و تمایل به خوردن شکلات و نمک همراه است. علاوه بر این، افرادی که از سردرد قبل از قاعدگی رنج میبرند معمولا از کاهش تمایلات جنسی، اختلال در حافظه و حملات اضطراب نیز شکایت دارند که این علائم اغلب در شروع قاعدگی برطرف میشود.
بهطور کلی 60 درصد زنان مبتلا به میگرن در زمان قاعدگی یا قبل از شروع آن بیشتر از سایر اوقات دچار سردرد میشوند. این سردردها از نظر زمانی طولانیتر و از نظر کیفیت شدیدتر هستند و سختتر به درمان پاسخ میدهند. لازم به ذکر است که میگرن قاعدگی معمولا بدون اوراست و در یک سمت سر شروع شده و کیفیت خنجری دارد در ضمن ممکن است همراه با تهوع، استفراغ و حساسیت به نور و صدا باشد.

ارتباط تنگاتنگی بین تغییرات هورمونی بهخصوص استروژن و سردردهای میگرنی وجود دارد
میگرن چگونه درمان میشود؟
درمان میگرن قاعدگی شامل درمان دارویی و غیر دارویی است. خانمهایی که سردردهایشان بیشتر حول و حوش زمان قاعدگی رخ میدهد باید داروهای خود را پنج روز قبل از شروع قاعدگی آغاز کنند و تا پایان زمان قاعدگی ادامه دهند. در این زمینه ثابت شده که داروهای ضدالتهاب غیراستروئیدی مثل ناپروکسن و بروفن در کاهش سردرد موثر هستند و باید دو تا سه بار در روز مصرف شوند. بعضی از بیماران نیز حتی با مصرف یکبار در روز پاسخ خوبی به نسل جدید ضد التهابهای غیر استروئیدی مثل سلبرکس میدهند. این داروها اثربخشی طولانیتری داشته و اثرات جانبی کمتری روی دستگاه گوارش دارند.
بارداری سردرد را کم میکند!
در دوران بارداری فقط حدود 19 درصد از خانمها از سردرد میگرنی رنج میبرند. درواقع به نظر میرسد بارداری با ترشح مداوم هورمونهای استروژن و پروژسترون، زنان را از ابتلا به سردرد محافظت میکند. با این حال اگر در بارداری سردرد میگرنی رخ دهد بعد از سه ماهه اول فروکش خواهد کرد. درمان سردرد در سه ماهه اول به دلیل حساسیت بسیار زیاد جنین به دارو باید با دقت فراوان انجام شود چرا که اکثر داروهای مسکن در این سه ماه منع مصرف دارند.
با یائسگی هم شاید خلاص نشوید!
یائسگی با اتمام کامل قاعدگی و تخمکگذاری، یک روزه رخ نمیدهد بلکه ممکن است بدن ماهها و حتی سالها تحت تاثیر این تغییرات باقی بماند. در روند یائسگی حدود 50 درصد زنان دچار درجاتی از کاهش توانایی جسمی و احساسی میشوند. حدود 25 درصد از آنها نیز از دردهای مفصلی، ضربان قلب نامنظم، گرگرفتگی و سردرد رنج میبرند. برای برطرف کردن این علائم میتوان از هورمونهای جایگزین استفاده کرد. با این حال تمامی درمانها عوارض جانبی خود را دارند و باید حتما بهطور صحیح و با مشورت پزشک انتخاب شوند.
پنیر، شکلات و پیتزا نخورید
محرکهای غذایی لزوما در تمامی بیماران ایجاد سردرد میگرنی نمی کنند بلکه ممکن است برای هر بیمار ماده غذایی خاصی محرک حمله میگرن شود بنابراین در مورد فهرست محرکهای غذایی متخصص خود باشید و به صورت تجربی این خوراکیها را شناسایی کنید. طبیعتا با حذف این مواد غذایی از ابتلا به سردرد جلوگیری خواهید کرد.
بهطور کلی بهتر است از مصرف این مواد غذایی پرهیز کنید: پنیرهای به عمل آورده شده، پنیر چدار، پنیر خامهای، پنیر کپکزده، پنیر کهنه، ترشی، شور، شکلات، مواد تخمیر شده و کهنه، آجیل و تنقلات، کره، بادامزمینی، شیرینیهای شکلاتدار یا پنیری مثل کیک پنیر، سویاسس، گوشت شور و دودی، ماهی شور و دودی، میوههای ترش، موز، پیتزا، مقدار زیاد چای، قهوه و نوشیدنیهای کولا و کافئیندار، سوسیس، کالباس، جگر مرغ و نوشیدنیهای الکلی.
زایمان و سردردهای تنشی
ابتلا به سردرد بعد از زایمان و دردهای زایمانی شایع است. این نوع سردرد به واسطه افت شدید سطح استروژن و پروژسترون رخ میدهد و اغلب از نوع تنشی (درد به صورت یک نوار محکم در اطراف سر و با کیفیت فشارنده خفیف) است اما بیماران میگرنی هم بعد از زایمان میتوانند دچار سردرد شوند. با این حال سردرد آنها اغلب خفیفتر از زمان عادی است.
6 توصیه ضد سردرد!
برای کاهش شدت حملات میگرن به توصیههای زیر عمل کنید:
√ هر روز سه وعده غذایی و یک میانوعده در آخر شب بخورید یا شش وعده غذایی کوچک در طول روز بخورید و از گرسنگی پرهیز کنید.
√ از کشیدن سیگار بپرهیزید چراکه میتواند باعث سردرد یا تشدید آن شود.
√ از خوردن مواد غذایی شیرین با شکم خالی بپرهیزید و آنها را به هیچ عنوان جایگزین وعده غذایی نکنید.
√ برای مصرف غذا زمان خاصی را مشخص کنید. خوردن وعده غذایی را به تاخیر نیندازید یا آن را حذف نکنید. انجام ورزش روزانه را هم فراموش نکنید.
√ تمامی مواد غذایی بهخصوص مواد پروتئینی باید تازه تهیه و آماده شود. در خوردن غذایی که بیش از دو یا سه روز در یخچال مانده است، احتیاط کنید.
√ داروهای تجویز شده را مصرف کنید و زمان مصرف آنها را تغییر ندهید. همچنین دوز آنها را بدون مشورت پزشک افزایش ندهید.
منبع :
مجله زندگی ایده آل
bartarinha.ir
آنچه بانوان باید بدانند
5توصیه مهم در دوران قاعدگی 7 غذای مفید و مهم برای زنان زنان در30-40و50سالگی؟!! سوالات درباره عادت ماهیانه مراقبت های اولیه در زنان مولتی ویتامین های زنانه!آیا بازسازی سینه پس از درمان سرطان امکان پذیر است؟

آیا بازسازی سینه پس از درمان سرطان امکان پذیر است؟
گاهی مواقع به دلیل بزرگ بودن توده یا خصوصیات و نحوهی رشد آن نمی توان سینه را نگه داشت و برداشتن کامل سینه لازم می شود.
بازسازی سینه بعد از عمل جراحی سرطان سینه
با وجود اینکه در حال حاضر به دلیل مراجعه بانوان در مراحل اولیه (که توده کوچک است و این اجازه را به پزشکان می دهد که بدون برداشتن کامل سینه، سرطان این عضو را درمان کنند)،کمتر مجبور به برداشتن سینه برای درمان سرطان سینه می شویم،اما گاهی مواقع به دلیل بزرگ بودن توده یا خصوصیات و نحوهی رشد آن نمی توان سینه را نگه داشت و برداشتن کامل سینه لازم می شود.
در این مواقع می توان در صورت تمایل بیمار اقدام به باز سازی سینه کرد. در اینجا به سؤالاتی که معمولاً در ابن مورد پرسیده می شود اشاره می کنیم.
بهترین موقع برای باز سازی سینه پس از درمان چه موقعی است؟
بازسازی، گاهی بلا فاصله پس از عمل جراحی و یا همزمان با عمل جراحی برداشتن سینه قابل انجام است اما اگرپس از عمل نیاز به انجام شیمی درمانی یا رادیوتراپی ( اصطلاحاً برق گذاشتن) باشد بهتر است که باز سازی تا 6 ماه پس ازاتمام کلیهی درمان ها به تعویق بیفتد.
اگر خانمی پس از گذشت چند سال از عمل جراحی به فکر بازسازی بیفتد نیز این کار قابل انجام است و گذشت زمان مشکلی برای بازسازی ایجاد نمی کند.
نحوهی انجام بازسازی چگونه است؟
بازسازی سینه را می توان با استفاده از نسج خود بیمار یا با استفاده از پروتزهای مصنوعی انجام داد. این پروتزها که از مواد مخصوص و سازگار با نسج بدن ساخته شده اند زیر پوست یا عضله گذاشته می شوند. بعضی مواقع برای اینکه پوست به اصطلاح جا باز کند و برای جای گیری پروتز مناسب باشد ابتدا پوست با استفاده از متسع کنندهها به مرور زمان متسع می شود و سپس پروتز دائمی زیر آن قرار داده می شود.
این متسع کننده ها مانند یک بادکنک خالی هستند که هر هفته مقداری مایع داخل آنها تزریق می شود و بدون ایجاد مشکلی به تدریج باعث جا باز کردن پوست می شوند.
هنگامی که به تشخیص پزشک استفاده از نسج خود بیمار ارجح باشد ، قسمتی از چربی و عضلهی شکم یا پشت بیمار به همراه عروق خونی آن، به جای خالی سینه منتقل می شود و پس از گذشت مدتی سرسینه و هالهی قهوهای آن به صورت سرپائی بازسازی می شود.
منبع:seemorgh.com
دکتر نسرین السادات علوی
آنچه بانوان باید بدانند
بیماری های خوش خیم سینه سینه خود را معاینه کنید مراقبت های اولیه در زنان پنج آزمایش ضروری برای بانوان خانمها آسپیرین بخورند! راه های پیشگیری از سرطان سینهعلل و نشانه های نارسایی تخمدان

اختلال در نظم قاعدگی از عوارض ناشی از نارسایی تخمدان است
علل و نشانه های نارسایی تخمدان
بسیاری از خانمها بویژه پس از سی سالگی در صورت مواجه شدن با اختلالات قاعدگی نسبت به بروز یائسگی زودرس دچار هراس میشوند. در حالی که اتفاقی که در این دسته از خانمها در سنین زیر چهل سالگی میافتد کمی خطرناکتر از یائسگی زودرس است. نارسایی تخمدان ممکن است منجر به نازایی نیز بشود؛ چراکه در این حالت تخمدانهای فرد خاموش شده و دیگر تخمکی آزاد نمیکنند. درنتیجه چنانچه مبتلایان به نارسایی تخمدان بخواهند صاحب فرزند شوند، تنها راه ممکن استفاده از تخمک اهدایی است.
دکتر لاهوتی، متخصص زنان و زایمان با تاکید بر این که روند نارسایی تخمدان، بندرت ناگهانی است، میگوید: به طور معمول، زمانی که این روند شروع میشود ابتدا اختلالات قاعدگی بروز میکند. کاهش میزان خونریزی، افزایش فواصل بین قاعدگیها و اختلالاتی در نظم طبیعی قاعدگی از عوارض معمول ناشی از نارسایی تخمدان است. البته گاهی ممکن است علائم مشخصه یائسگی مثل گرگرفتگی و تعریق نیز بروز کند. این روند در ادامه به کاهش ذخیره فولیکولی تخمدانها منجر میشود.
اهمیت نارسایی زودرس تخمدان از یک سو در ایجاد نازایی و از سوی دیگر در بروز عوارض زودهنگام یائسگی در خانمهای جوان است. کما این که اگر پوکی استخوان در سی و پنج سالگی در خانمی آغاز شود خطرناکتر از پنجاه سالگی خواهد بود. البته باید توجه داشت تخمدان در دوران یائسگی هم موادی ترشح میکند و فعالیت آن به طور کامل متوقف نمیشود، اما فعالیت اصلی آن که آزادسازی تخمک برای حاملگی است، دیگر اتفاق نمیافتد.
- از کار افتادن تخمدانها چگونه است؟
برقراری طبیعی و منظم دورههای قاعدگی منوط به کارکرد صحیح مجموعهای از ارگانهای بدن است که از مغز تا تخمدانها و رحم را در بر میگیرد. پاسخدهی اصلی تخمدان و آنچه هدف دستگاه تولیدمثل است، آزاد شدن یک تخمک در هر چرخه قاعدگی است. این تخمک اگر در زمان مناسب با اسپرم لقاح حاصل کند حاملگی رخ خواهد داد.
هر تخمدان حاوی تعداد زیادی از فولیکولهاست که هر کدام آنها قابلیت آزادسازی یک تخمک را در هر چرخه قاعدگی، در صورت تحریک هورمونی مناسب و رشد صحیح و به موقع دارند. در تخمدانهای هر نوزاد دختر در بدو تولد، حدود چند میلیون فولیکول اولیه وجود دارد. به طور طبیعی هر ماه، شمار زیادی از این فولیکولها از بین میروند به طوری که در زمان بلوغ، یک دختر نوجوان حدود 400 هزار فولیکول در تخمدانهایش دارد. هر ماه به طور متوسط یک فولیکول از یکی از تخمدانها آزاد میشود و اگر خانمی درسن مورد انتظار طبیعی یائسه شود در طول زندگی خود حدود 400 بار تخمکگذاری خواهد کرد.
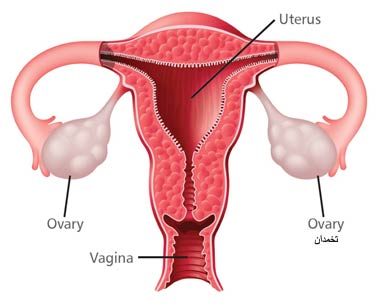
نارسایی تخمدان ممکن است منجر به نازایی نیز بشود
زمانی که تعداد فولیکولهای موجود در تخمدانها به هزار عدد برسد تخمدانها دیگر کارکرد ماهانه خود را نخواهند داشت و قاعدگی رخ نخواهد داد. در این زمان فرد یائسه شده است، اما در مورد نارسایی تخمدان که پیش از سنین معمول یائسگی اتفاق میافتد ترکیبی از عوامل ژنتیکی، هورمونی و شاید خود ایمنی منجر به از کار افتادن زودهنگام تخمدانها و آزاد شدن طبیعی تخمک میشود.
- علل نارسایی تخمدان
وقتی نارسایی تخمدان در سنین خیلی پایین رخ میدهد احتمال عوامل ژنتیکی بیشتر میشود. در یائسگی طبیعی نیز سن یائسگی به طور ژنتیکی تعیین شده و بیش از هرچیزی تابع سن یائسگی مادر فرد است. به گفته دکتر لاهوتی در نارسایی زودرس تخمدان، یکسری بیماریهای ژنتیکی نقش دارند و به همین دلیل در موارد نارسایی زیر سن 35 سال، بررسی کروموزومی برای رد کردن مشکلات ژنتیکی ضرورت دارد.
از سایر علل نارسایی زودرس تخمدان، رادیو تراپی به لگن بر اثر سرطانهای این ناحیه است. امروزه اگر فردی که به رادیوتراپی لگن نیاز دارد مجرد باشد یا فرزند نداشته باشد، میتواند از تکنیکهای نگهداری تخمک یا فریز بافت تخمدان استفاده کند و به این طریق، یائسگی زودرس وعوارض آن را به تعویق بیندازد. بعضی داروهای شیمیدرمانی هم قادر به ایجاد نارسایی زودرس تخمدان است.
- درمان قطعی در کار نیست
متاسفانه سن یائسگی را نمیتوان به تعویق انداخت. البته در بعضی موارد دیده شده حتی یک سال پس از بروز نارسایی زودرس تخمدان، عملکرد آن برای مدتی برگشته است که این برگشت، خودبهخود قابل پیشبینی نیست. وقتی روند نارسایی شروع میشود، نمیتوان به هیچ طریقی آن را به تعویق انداخت. درمانهای موجود مثل هورمون درمانی فقط عوارض یائسگی مثل گرگرفتگی وخشکی پوست را برطرف میکنند. ازسوی دیگر، پس از یائسگی یا نارسایی زودرس تخمدان، احتمال بروز عوارض قلبی ـ عروقی در این زنان بیشتر میشود. به همین دلیل باید پیوسته تحت نظر باشند.
البته این بیماری را با هورمون، درمان میکنند. هورموندرمانی با مقداری بیش از آنچه برای زنان یائسه تجویز میشود، انجام میشود. درمان با مقدار پایین آغاز میشود و مقدار هورمون بتدریج افزایش مییابد. به طور معمول هورمون استروژن و پروژسترون به کار میرود. وی با اشاره به این که گاهی قرصهای ضدبارداری بر هورموندرمانی ترجیح داده میشود، توضیح میدهد: بدیهی است در زنانی که دچار نارسایی تخمدان شدهاند نیازی به جلوگیری از بارداری نیست، ولی این ترکیبات به دلیل این که اثر خوبی بر عوارض نارسایی تخمدان دارند و از سویی هر دو هورمون در یک قرص وجود دارد و مصرف آن راحتتر است در زنان جوانتر برای کنترل علائم نارسایی زودرس تخمدان مورد استفاده قرار میگیرد.
در زنان با سن بالاتر نیز بهتر است از قرصهای استروژن و پروژسترون که حاوی مقدار کمتری از داروها هستند، استفاده کرد. همچنین داشتن برنامه غذایی مناسب و ورزش منظم نیز در کنترل عوارض نارسایی تخمدان سودمند است.
- درمان هورمونی نارسایی تخمدان، خوب یا بد؟
بدیهی است مصرف قرصهای هورمونی میتواند عوارضی نیز داشته باشد. سالهاست بر سر استفاده یا استفاده نکردن از این داروها اختلافنظر وجود دارد و مطالعات گسترده زیادی نیز دراین زمینه صورت گرفته است. در خانمهای جوانی که تخمدانهایشان به صورت زودرس از کارافتاده است و هنوز سالهای طولانی قرار است زندگی کنند، این نارسایی تخمدان و در نتیجه فقدان هورمون استروژن و پروژسترون میتواند بر کیفیت زندگیشان تاثیر بگذارد؛ چراکه عوارضی مثل پیری زودرس، پوکی استخوان و در نتیجه احتمال شکستگی حتی بدون ضربه یا با ضربههای کوچک بالا میرود.
حتی مطالعات اخیر ثابت کرده است در زنانی که هورمون درمانی در آنها انجام نمیشود طول عمر کلی پایینتر بوده و امید به زندگی کمتر است. تنها خطری که هورمون درمانی دارد این است اگر در خانمی که سرطان پستان دارد و هنوز از وجود سرطان خبری ندارد داروی هورمونی بدهیم ممکن است رشد سرطان تشدید شود. به همین دلیل بهتر است همه خانمها قبل از شروع هورمون درمانی تحت معاینه پستان و انجام سونوگرافی یا ماموگرافی قرار گیرند و حتما این بررسیها را سالانه تکرار کنند. بدیهی است سایر چکاپهای مربوط به دستگاه تناسلی مثل پاپ اسمیر سالانه نیز در این زنان باید به صورت جدی پیگیری شود.
منبع : jamejamonline.ir
آنچه بانوان باید بدانند
7 غذای مفید و مهم برای زنان بی اختیاری ادرار خطر طبی لباس های تنگ و چسبان زنان از این بیماری می ترسند! سکته های قلبی در زنان مراقبت های اولیه در زنانالتهاب مثانه در خانمها (سندرم مثانه دردناک)

التهاب مثانه در خانمها (سندرم مثانه دردناک)
التهاب مثانه در خانم ها یک بیماری نسبتا شایعی است که در آن سوزش و تکرر ادرار شدید به همراه درد در مثانه اتفاق می افتند. این بیماری ممکن است سالها گریبان گیر خانمها شده و در زندگی روزمره آنها مشکل ایجاد کند. علائم ادراری بسیار آزار دهنده بوده و درمان آن نیز نسبتا مشکل است. اسم علمی این بیماری در حقیقت التهاب بافت بینابینی مثانه می باشد که ما در این مبحث بطور خلاصه از آن به عنوان التهاب مثانه یاد می کنیم.
التهاب مثانه یا سندرم مثانه دردناک چیست؟
التهاب مثانه یا سندرم مثانه دردناک حالتی که در آن یک احساس درد یا نارحتی عود شونده در مثانه و لگن ایجاد می شود. از خصوصیات این بیماری عود و درمان مشکل آن می باشد. طوریکه عده ای از خانمها سالها از این بیماری در رنج هستند. علائم از فردی به فرد دیگر حتی در خود فرد متغیر است. یعنی گاها علائم تشدید و گاها تخفیف پیدا می کنند.
علائم بیماری التهاب مثانه
علائم ممکن است بصورت احساس فوریت ادرار کردن (با احساس ادرار کردن فرد نمی تواند خود را برای مدتی نگهدارد تا به محل مناسب جهت دفع ادرار برسد، بلافاصله باید مثانه خود را خالی کند)، تکرر ادرار، احساس سوزش حین ادرار کردن، و یا ترکیبی از علائم فوق را داشته باشد. شدت درد با پر و خالی شدن مثانه تغییر می یابد. معمولا علائم در دوران پریود تشدید می شوند. گاها در حین رابطه زناشوئی درد شدید ایجاد می شود. چون علائم و شدت بیماری التهاب مثانه متغیر هستند، بسیاری از محققین معتقد هستند که این تنها یک بیماری نیست، بلکه ترکیبی از چند بیماری است.
در التهاب مثانه جدار مثانه دچار التهاب شدید می شود و با هر بار عود بیماری، این التهاب باعث می شود که جدار مثانه حالت سفتی به خود گرفته و از خاصیت ارتجاعی آن کم شود و رفته رفته به نقطه ای می رسد که دیگر جدار مثانه مثل چرم کلفت، سفت و غیر قابل ارتجاع می گردد. اگر مثانه این خانمها با آندوسکوپ دیده شود، نقاط ریز خونریزی دهنده پراکنده در مخاط مثانه را می توان رویت کرد. آن فقط در 10 درصد بیماران مبتلا به التهاب مثانه دیده می شود. این بیماری در مردان نیز دیده می شود، ولی در خانمها خیلی شایع است. در آمریکا 3/3 میلیون خانم به این بیماری مبتلا هستند. در حقیقت از هر 100 نفر خانم سه نفر به آن مبتلا می شود.
علت التهاب مثانه یا سندرم مثانه دردناک چیست؟
هنوز علت اصلی این بیماری مشخص نشده است. بعضی از علائم این بیماری شبیه به علائمی هستند که در عفونت ادراری دیده می شوند، ولی در آزمایش ادرار این بیماران عفونت وجود ندارد. این بیماران به درمان با آنتی بیوتیک پاسخ نمی دهند. دانشمندان بشدت در حال بررسی برای پیدا کردن علت این بیماری و درمان موثر برای آن هستند. امروزه بیشتر عقیده بر این است که یک التهابی در بدن این بیماران وجود دارد که در سیستم ادراری خود را به شکل التهاب مثانه نشان می دهد.
بسیاری از خانمهائیکه دارای التهاب مثانه یا سندرم مثانه دردناک هستند، دارای سایر بیماریهای التهابی مثل سندرم روده تحریک پذیر و دردهای عضلانی نیز می باشند. عده ای معتقد هستند که این بیماری دارای زمینه ارثی نیز است. در بعضی خانواده ها مثلا مادر و دو دختر گرفتار این بیماری می باشند.
چگونه می توان التهاب مثانه یا سندرم مثانه دردناک را تشخیص داد؟
متاسفانه این بیماری تست تشخیصی قطعی ندارد. تشخیص این بیماری با آگاهی و ظن قوی پزشک و بعضی اقدامات پارا کلینیک می باشد. چون علائم این بیماری شبیه به علائم بسیاری دیگر از بیماریهای دستگاه ادراری است، ابتدا باید بیماریهای قابل درمان که سبب علائم مشابه می شوند را رد کرد. شایعترین این بیماریها، عفونت ادراری و سرطان مثانه است. در خانمها یک علت شایع درد لگنی آندومتریوز (وجود مخاط رحم بصورت نابجا در داخل لگن) است.
تشخیص التهاب مثانه یا سندرم مثانه دردناک بر اساس موارد زیر خواهد بود:
• وجود درد که بتوان آنرا به مثانه منتسب کرد به همراه تکرر ادرار و احساس فوریت در ادرار کردن
• فقدان سایر بیماریها که بتوانند علائم فوق را ایجاد نمایند
از اقدامات تشخیصی برای این بیماری می توان از موارد زیر نام برد: آزمایش ادرار، کشت ادرار، سیستوسکوپی، نمونه برداری از جدار مثانه، و متسع ساختن جدار مثانه زیر بیهوشی.
درمان التهاب مثانه یا سندرم مثانه دردناک چیست؟
تاکنون برای این بیماری درمان اختصاصی یافت نشده است و نیز نمی توان پیش بینی کرد که کدام بیماران با درمانهای موجود و به چه میزان خوب خواهند شد. علائم ممکن است با تغییر رژیم غذائی، درمانهای بخصوص و یا خودبخود، تخفیف پیدا کنند. حتی وقتی علائم بهبود پیدا کردند چند روز، چند هفته، چند ماه و یا چند سال بعد مجدداً عود می کنند. چون علت بیماری مشخص نیست درمان معطوف به تسکین علائم بیمار خواهد بود. بسیاری از بیماران با ترکیبی از درمانها برای مدت طولانی خوب خواهند بود.
درمانهای رایج عبارتند از:
• متسع کردن مثانه: در این روش زیر بیهوشی مثانه بشدت متسع می شود. اینکار با افزایش حجم مثانه و مداخله در انتقال سیگنالهای درد، سبب بهبود درد بیمار می شود. تا 48 ساعت پس از اتساع مثانه، علائم بیمار بدتر می شوند ولی رفته رفته در عرض 4 هفتة بعدی علائم بهبودی ظاهر می شوند.
• وارد کردن بعضی مواد داروئی به داخل مثانه: در این روش مثانه توسط یک داروی مشخصی پر شده و مدت 15 دقیقه دارو در داخل مثانه نگهداشته شده و سپس خالی می شود. یک داروی بخصوصی توسط سازمان غذا و داروی آمریکا برای این موضوع مورد تائید قرار گرفته است. ابتدا در داخل مثانه یک سوند گذاشته می شود و سپس این دارو از طریق سوند وارد مثانه می شود. این درمان هر هفته به مدت 8-6 هفته انجام می شود ودر صورت نیاز می توان دوره درمان را تکرار کرد. بسیاری از بیمارانیکه از این دارو سود می برند، 4 هفته بعد از خاتمه درمان 8-6 هفته ای شروع به بهبودی می کنند.
• این بیماری درمان خوراکی نیز دارد که آن هم توسط سازمان غذا و داروی آمریکا مورد تائید قرار گرفته است. در 4 ماه اول بیمار ممکن است بهبودی در علائم مشاهده نکند. کاهش تکرر ادرار ممکن است 6 ماه طول بکشد. بیمار باید تشویق شود که حدافل 6 ماه دارو را مصرف نماید. اگر بعد از 6 ماه هنوز بهبودی اتفاق نیفتاد، دارو قطع می شود.
منبع : 7sib.ir
آنچه بانوان باید بدانند
7 غذای مفید و مهم برای زنان بی اختیاری ادرار خطر طبی لباس های تنگ و چسبان سکته های قلبی در زنان شاید شما هم مبتلا به تخمدان های پر از کیست باشید! مراقبت های اولیه در زناندستشویی بینراهی عامل عفونت تناسلی است؟

دستشویی بینراهی عامل عفونت تناسلی است؟
یکی از دغدغههایی که برای برخی خانمها در طول سفر ایجاد میشود، اجبار به استفاده از دستشوییهای بینراهی است که برخی از آنها بهداشت مناسبی ندارند. گروهی از افراد معتقدند رفتن به دستشوییهای بینراهی، شانس ابتلا به عفونتهای واژن را افزایش میدهد و گروه دیگری هم میگویند با رفتن به این دستشوییها، دچار مشکلاتی مانند سوزش ادرار یا عفونتهای قارچی شدهاند. بههمین بهانه سراغ دکتر افتخار، متخصص زنان و عضو هیات علمی دانشگاه علومپزشکی تهران رفتیم تا با درست و غلط این باورهای رایج درباره دستشوییهای بینراهی بیشتر آشنا شویم.
چرا احتمال ابتلا به عفونتهای دستگاه تناسلی در طول سفر بیشتر میشود؟
برخلاف باور بیشتر مردم، استفاده از دستشوییهای بینراهی، بزرگترین و مهمترین عامل افزایش ابتلا به عفونتهای دستگاه تناسلی در خانمها نیست و خود خانمها ناخواسته در طول سفر شرایط ابتلا به این عفونتها را فراهم میکنند.
چطور؟
از آنجا که در طول سفر، مدت زمان زیادی را در اتومبیل مینشینیم، امکان عرق کردن و ایجاد رطوبت و گرما در ناحیه تناسلی به وجود میآید. از سوی دیگر، برخی خانمها هم عادت به پوشیدن شلوارهای تنگ و چسبان دارند. این دو عامل میتوانند فرد را مستعد ابتلا به عفونتهای واژن یا عفونتهای قارچی کنند.
چاره رهایی از شر این عفونتها در سفر چیست؟
اینکه اولین عامل زمینهای ایجاد آن را حذف کنید. مثلا بهجای شلوارهای تنگ و چسبان، شلوارهای نخی و آزاد بپوشید. لباس زیرتان هم حتما نخی باشد. در صورت امکان، هر یکی دو ساعت یکبار هم توقفی داشته باشید و از ماشین پیاده شوید تا امکان ایجاد تعریق، رطوبت و گرما (که جزو عوامل ابتلا به عفونتهای قارچی محسوب میشوند) در ناحیه تناسلی کم شود.
خیلی از افراد در طول سفر، دچار سوزش ادرار هم میشوند. آیا میتوان این مشکل را به استفاده از دستشوییهای بینراهی نسبت داد یا دلیل دیگری برای ابتلا به آن مطرح است؟
علت بروز سوزش ادرار هم مانند عفونتهای تناسلی، خود فرد است تا استفاده از دستشوییهای بینراهی. مثلا برخی افراد، در طول سفر آب و مایعات کافی نمینوشند و همین مساله میتواند باعث غلیظ شدن ادرار آنها و در مواردی هم احساس سوزش ادرار شود بنابراین خانمها حتما در طول سفر هم مانند روزهای عادی سال، باید بهاندازه کافی و حدود 6 تا 8 لیوان آب و مایعات بنوشند تا مشکلی از این نظر برایشان ایجاد نشود. ضمن اینکه نباید بههیچوجه در طول سفر، ادرار خود را نگه دارند و با این کار، باعث تشدید سوزش ادرار شوند.
پس بهنظر شما، دستشوییهای بینراهی، حتی اگر بهداشت مناسبی هم نداشته باشند، نمیتوانند باعث ابتلا به بیماری در ناحیه تناسلی شوند؟
معمولا این اتفاق نمیافتد؛ مگر اینکه آن دستشویی به اندازه غیرقابل تحملی آلوده باشد. اگر هم میخواهید از بیمار نشدن خود در صورت استفاده از دستشوییهای بینراهی مطمئن شوید، از شلنگهای دستشویی که روی زمین افتادهاند یا حتی آویزان هستند، استفاده نکنید. با استفادهنکردن از این شلنگها، دیگر نیازی به دست زدن به شیرهای احتمالا آلوده آب هم نیست. به جای استفاده از این شلنگها، میتوانید یک بطری کوچک آب تمیز با خودتان ببرید و برای شستشو از آن استفاده کنید.
آلوده بودن دستهای خودمان هم میتواند عاملی برای ابتلا به مشکلات تناسلی در طول سفر باشد؟
بله، بنابراین پیش از رفتن به دستشویی بینراهی یا در مواردی که ساعتهایی بیرون از منزل بودهاید و دستتان آلوده است، ابتدا دستهای خود را با آب و مواد شوینده مناسبی بشویید. با این کار، در صورت تماس دستتان با پوست ناحیه تناسلی یا با دستمالی که قرار است خودتان را با آن خشک کنید، دیگر امکان ایجاد بیماریهای عفونی در ناحیه تناسلی وجود نخواهد داشت.
بهطورکلی، اگر خودتان در طول سفر نظافت و بهداشت فردی را رعایت کنید، شانس ابتلا به عفونتهای ادراری، عفونتهای قارچی یا سوزش ادرار تاحد مطلوبی کاهش مییابد. نکته دیگر هم این است که اگر در بینراه، امکان شستن دستها وجود نداشت، قبل از رفتن به دستشویی میتوانید یک دستکش یکبار مصرف، دستتان کنید تا هم از تماس با آلودگیهای دستشویی درامان بمانید و هم مشکلی از نظر شستشو برایتان پیش نیاید.
آیا استفاده از دستمالهای مرطوب بهجای شستن ناحیه تناسلی با شلنگهای آلوده دستشوییهای بینراهی کار درستی است؟
از آنجا که رطوبت، تاریکی و گرما میتوانند شانس ابتلا به عفونتهای قارچی را بالا ببرند، استفاده از دستمالهای مرطوب و مخصوص پاک کردن ناحیه تناسلی در صورتی توصیه میشود که بعد از پاک کردن بدن، با یک دستمال کاغذی معمولی هم این ناحیه خشک شود تا شرایط ابتلا به عفونتها بهوجود نیاید.
پس خشک کردن ناحیه تناسلی بعد از شستن آن در طول سفر هم ضروری است؟
بله، با این کار احتمال ایجاد شرایط مناسب برای رشد قارچها در ناحیه تناسلی کم میشود. بههمین دلیل بهتر است ناحیه تناسلی بچهها (بهخصوص دختربچهها) را هم بعد از رفتن به دستشویی با دستمال خشک و کاملا تمیز و البته دستهایی پاکیزه، کاملا خشک کرد. بهتر است برای پیشگیری از ایجاد تحریکهای پوستی، از کشیدن دستمال روی ناحیه خودداری کنید و فقط آن را برای جذب آب، روی پوست بدن بگذارید و بردارید.
برخی افراد مجبور به استفاده از آبهای روان برای شستن ناحیه تناسلی در طول سفر میشوند. آیا این کار مشکلی برای آنها ایجاد نخواهدکرد؟
معمولا آبهای روان و شفاف که گلآلود نیستند، مشکل چندانی ندارند و میتوان برای شستن ناحیه تناسلی در موارد اضطراری از آنها استفاده کرد اما آبهای راکد، آبهای گلآلود و حتی برخی آبهای روان هم میتوانند در مواردی باعث ایجاد حساسیتهای پوستی یا ابتلا به کهیر در ناحیه تناسلی شوند. بههمین دلیل استفاده از آنها با اما و اگرهای زیادی همراه خواهد بود و نمیتوان اطمینان کاملی به این آبها داشت.
حرف آخر؟
حتما برای سفر، چند دست لباس زیر نخی با خودتان ببرید تا در صورت تعریق ناحیه تناسلی یا آلوده شدن لباس زیرتان، امکان عوض کردن سریع و مداوم آن و پیشگیری از ابتلا به مشکلات مربوط به ناحیه تناسلی وجود داشته باشد.
منبع : salamatiran.ir
آنچه بانوان باید بدانند
خطر طبی لباس های تنگ و چسبان 7 غذای مفید و مهم برای زنان بی اختیاری ادرار سکته های قلبی در زنان عفونت های دستگاه تناسلی زنان عفونت و ترشحات واژن